В мире, где акцент на здоровом образе жизни никогда не был столь актуален, одно заболевание остается практически незаметным для многих из нас, несмотря на его распространенность и потенциальную серьезность. Жировая болезнь печени (ЖБП) — это состояние, которое может протекать бессимптомно. Но имеет потенциал привести к серьезным последствиям для здоровья. Сегодня мы рассмотрим, что представляет собой жировая болезнь печени (ЖБП), к чему приводит. А также почему она возникает, как уменьшить риск. И главное, как мы можем предотвратить или управлять этим заболеванием и как лечить.
Жировая болезнь печени что это?
Жировая болезнь печени характеризуется избыточным накоплением жира в клетках печени.
Прежде всего, это может привести к воспалению, ухудшению функции печени. И, в более тяжелых случаях, к фиброзу или даже циррозу.
Виды и формы заболевания
Существуют две основные формы этого заболевания: неалкогольная (НАЖБП) и алкогольная жировая болезнь печени. Причем первая встречается значительно чаще. И она часто ассоциируется с метаболическими факторами, такими как ожирение и сахарный диабет 2 типа.
Неалкогольная жировая болезнь печени (НАЖБП)
Неалкогольная жировая болезнь — это наиболее распространенная форма ЖБП, которая не связана с употреблением алкоголя.
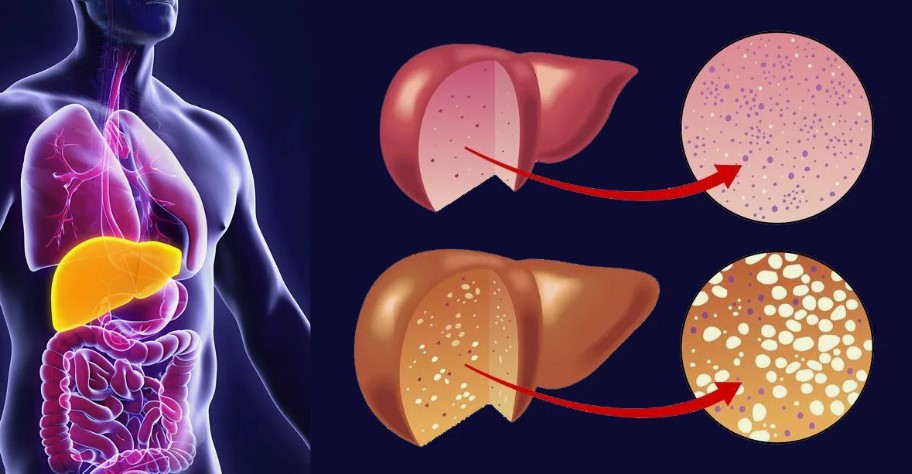
Более того, НАЖБП может прогрессировать через несколько стадий:
- Простой стеатоз (жировой гепатоз): накопление жира в печени без значительного воспаления или повреждения клеток.
- Неалкогольный стеатогепатит (НАСГ): на этой стадии к жировому гепатозу добавляется воспаление, которое может привести к повреждению клеток печени. НАСГ считается более серьезной формой НАЖБП. И она имеет риск прогрессирования к фиброзу и циррозу печени.
- Фиброз: замещение нормальных тканей печени рубцовой тканью в результате длительного воспаления.
- Цирроз: последняя стадия хронического заболевания печени. При этой стадии происходит значительное уменьшение функциональной ткани печени из-за широкомасштабного фиброза.
Алкогольная жировая болезнь печени (АЖБП)
Эта форма ЖБП связана с чрезмерным употреблением алкоголя. А также может прогрессировать через несколько стадий:
- Алкогольный стеатоз: накопление жира в печени, вызванное алкогольным воздействием.
- Алкогольный гепатит: серьезное воспаление печени, вызванное алкоголем. Это, прежде всего, может привести к фиброзу и циррозу при дальнейшем употреблении алкоголя.
- Алкогольный цирроз: разрушение нормальной структуры печени и замещение её рубцовой тканью из-за длительного воздействия алкоголя.
Важно отметить, что обе формы ЖБП могут привести к развитию гепатоцеллюлярной карциномы (ГЦК) — наиболее распространенного типа рака печени. Кроме того, раннее выявление и управление факторами риска являются ключевыми для предотвращения прогрессирования ЖБП и связанных с ней осложнений.
Причины и факторы риска
Жировая болезнь печени (ЖБП) может развиваться у людей любого возраста и пола.
Но, как известно, определенные факторы риска могут отличаться между мужчинами, женщинами и детьми. Рассмотрим эти различия более подробно.
1. У мужчин
Мужчины могут быть более склонны к развитию ЖБП по сравнению с женщинами, особенно в среднем возрасте. И это может быть связано с различиями в распределении жира в организме, обменных процессах и гормональном фоне. Ключевые факторы риска у мужчин включают:
- Высокий индекс массы тела (ИМТ): ожирение, особенно с накоплением жира в области живота (абдоминальное ожирение), увеличивает риск развития ЖБП.
- Метаболический синдром: набор условий, включая гипертонию, высокий уровень сахара в крови, избыточный жировой слой в области живота. А также аномальные уровни холестерина или триглицеридов.
- Питание и образ жизни: высококалорийная диета, богатая насыщенными жирами и простыми углеводами, низкая физическая активность, чрезмерное употребление алкоголя.
2. У женщин
У женщин факторы риска ЖБП также включают ожирение и метаболический синдром. Но на их риск могут влиять и другие специфические условия:
- Гормональные изменения: менопауза может увеличить риск развития ЖБП из-за изменений в гормональном балансе и распределении жира.
- Беременность: ЖБП может развиваться во время беременности. И это, бесспорно, увеличивает риск осложнений для матери и ребенка. Однако это состояние часто обратимо после родов.
- Поликистоз яичников (ПКЯ): связан с инсулинорезистентностью, что может способствовать развитию ЖБП.
3. У детей
Растущая распространенность ожирения среди детей привела к увеличению случаев ЖБП в этой возрастной группе. Основные факторы риска:
- Ожирение: наиболее значимый фактор риска ЖБП у детей.
- Нездоровое питание: высокое потребление фастфуда, сладких напитков и обработанных продуктов.
- Недостаток физической активности: сидячий образ жизни, увеличенное время, проведенное за экранами устройств, по сравнению с активными занятиями.
- Семейный анамнез: наследственная предрасположенность к ожирению и ЖБП может увеличить риск развития заболевания у детей.
Понимание этих факторов риска помогает в разработке стратегий профилактики и управления для каждой группы, с целью снижения распространенности ЖБП и связанных с ней осложнений.
Чем опасно заболевание
Жировая болезнь печени (ЖБП), особенно её прогрессирующие формы, может привести к ряду серьёзных осложнений, ухудшая качество и продолжительность жизни.
Вот основные опасности, связанные с ЖБП:
- Неалкогольный стеатогепатит (НАСГ)
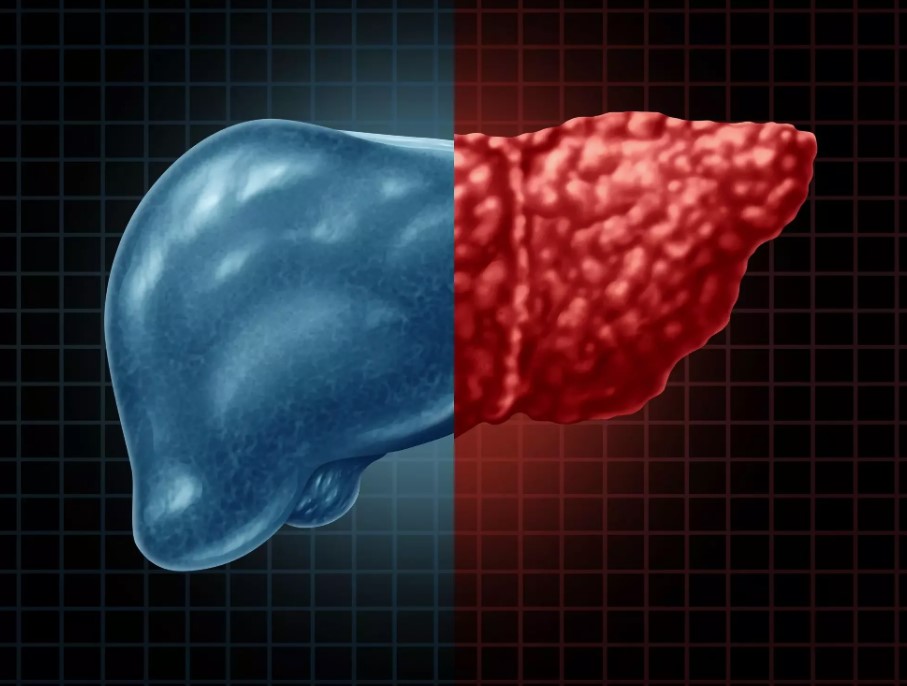
Это более серьёзная форма ЖБП, при которой к накоплению жира в печени добавляется воспаление. НАСГ может привести к повреждению печени и нарушению её функций.
- Фиброз и цирроз печени
Продолжительное воспаление в печени может привести к замещению здоровых тканей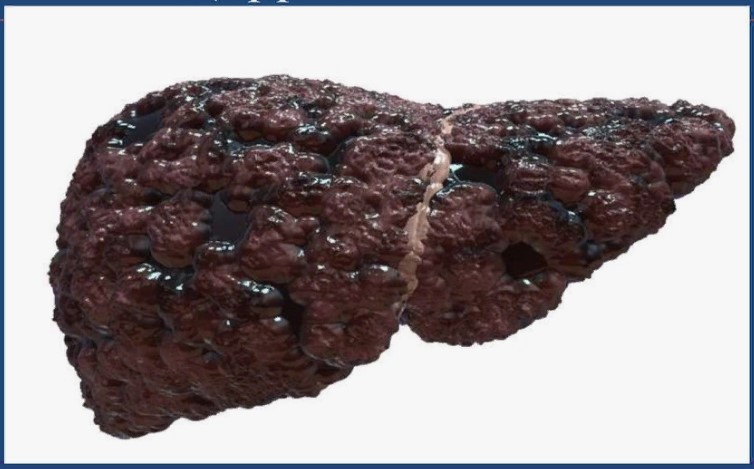 печени рубцовой тканью (фиброз),что со временем может прогрессировать до цирроза. Цирроз характеризуется значительной потерей функциональных клеток печени и сильно влияет на общее состояние здоровья. Более того это может стать причиной печёночной недостаточности.
печени рубцовой тканью (фиброз),что со временем может прогрессировать до цирроза. Цирроз характеризуется значительной потерей функциональных клеток печени и сильно влияет на общее состояние здоровья. Более того это может стать причиной печёночной недостаточности.
- Печеночная недостаточность
Это критическое состояние, при котором печень теряет способность выполнять свои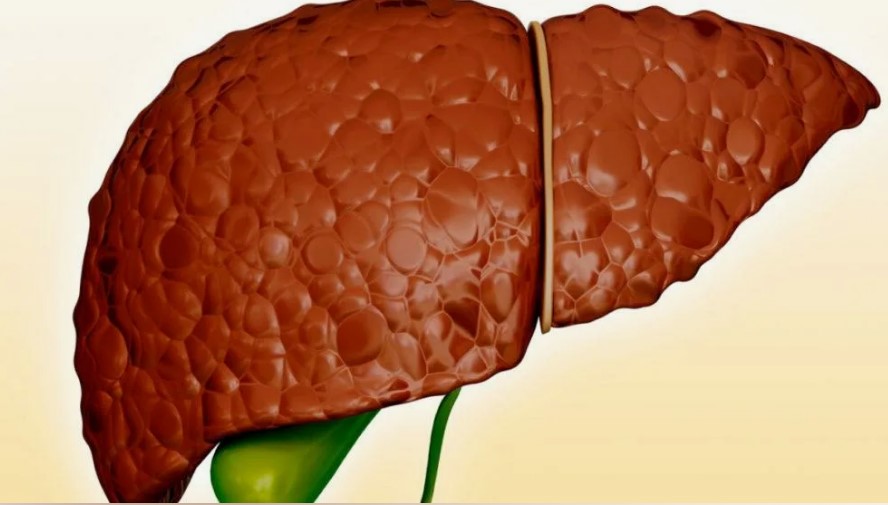 жизненно важные функции. Печеночная недостаточность может развиваться постепенно или внезапно и требует немедленного лечения.
жизненно важные функции. Печеночная недостаточность может развиваться постепенно или внезапно и требует немедленного лечения.
- Печеночная гипертензия и варикозное расширение вен
Цирроз печени может привести к увеличению давления в воротной вене (печеночная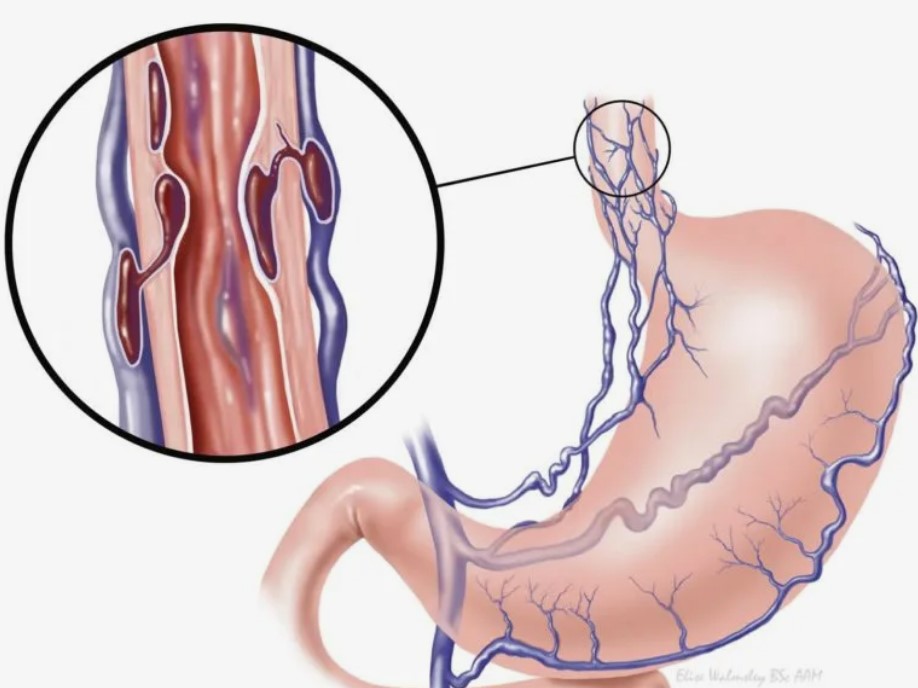 гипертензия). что, в свою очередь, может вызвать варикозное расширение вен пищевода и желудка, увеличивая риск кровотечений.
гипертензия). что, в свою очередь, может вызвать варикозное расширение вен пищевода и желудка, увеличивая риск кровотечений.
- Гепатоцеллюлярная карцинома (ГЦК)
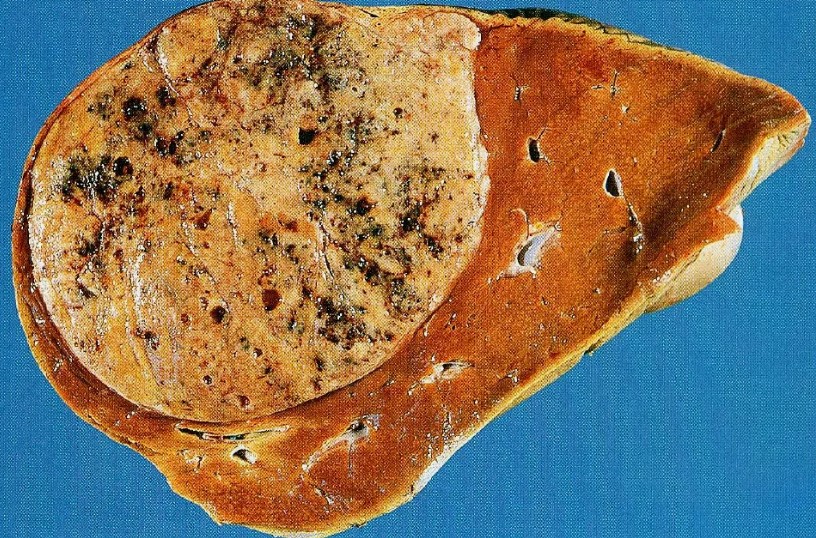 Цирроз печени увеличивает риск развития первичного рака печени —гепатоцеллюлярной карциномы, одной из наиболее агрессивных и опасных форм рака.
Цирроз печени увеличивает риск развития первичного рака печени —гепатоцеллюлярной карциномы, одной из наиболее агрессивных и опасных форм рака.
- Метаболические нарушения
ЖБП тесно связана с метаболическими заболеваниями, такими как сахарный
диабет 2 типа, ожирение, гипертония и дислипидемия, что увеличивает риск развития сердечно-сосудистых заболеваний.
- Ухудшение качества жизни
Симптомы ЖБП, такие как усталость и боли в животе, могут негативно сказываться на общем самочувствии и способности вести активный образ жизни.
Учитывая потенциальные риски, связанные с ЖБП, крайне важно принимать меры по профилактике этого заболевания. А при наличии диагноза — активно участвовать в лечении и контроле состояния, чтобы минимизировать вероятность осложнений.
Симптомы и диагностика
Жировая болезнь печени (ЖБП) часто протекает бессимптомно, особенно на ранних стадиях. Тем не менее, по мере прогрессирования заболевания могут появиться определенные симптомы и признаки, которые должны насторожить и стать поводом для обращения к врачу.
Симптомы ЖБП
На начальных этапах ЖБП может не проявлять себя или иметь неспецифические симптомы, такие как:
- Усталость и общее чувство недомогания.
- Дискомфорт или тяжесть в правом верхнем квадранте живота.
По мере прогрессирования заболевания к вышеупомянутым симптомам могут добавиться:
- Увеличение размера печени (гепатомегалия).
- Желтуха (пожелтение кожи и белков глаз) — это более характерно для поздних стадий заболевания или при развитии цирроза.
- Отеки в ногах и животе из-за уменьшения способности печени синтезировать белки и удерживать жидкость в сосудах.
- Склонность к синякам и кровотечениям, вызванная нарушением синтеза факторов свертывания крови печенью.
Диагностика ЖБП
Диагностика ЖБП обычно включает комбинацию анамнеза, физического осмотра, лабораторных исследований и инструментальных методов:
- Анамнез и физический осмотр: врач может спросить о симптомах, употреблении алкоголя, диете, физической активности и семейной истории заболеваний. При осмотре могут быть выявлены увеличение печени и другие связанные признаки.
- Лабораторные исследования: анализы крови могут выявить повышенные уровни печеночных ферментов, указывающие на повреждение печени. А также другие изменения, связанные с метаболическим синдромом.
- Ультразвуковое исследование (УЗИ) печени: позволяет визуализировать накопление жира в печени, увеличение размера печени и признаки фиброза.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ): эти методы могут быть использованы для более детальной оценки структуры печени. И, прежде всего, для выявления признаков фиброза или цирроза.
- Биопсия печени: хотя это более инвазивный метод, биопсия считается «золотым стандартом» для определения степени жирового поражения печени, воспаления и фиброза.
Ранняя диагностика ЖБП имеет важное значение для предотвращения её прогрессирования и развития осложнений. При появлении первых симптомов или наличии факторов риска рекомендуется обратиться к врачу для проведения обследования.
Превентивные меры и лечение
Превентивные меры и лечение жировой болезни печени (ЖБП) направлены на контроль основных факторов риска. Например, таких как ожирение, метаболический синдром и чрезмерное употребление алкоголя. Вот несколько ключевых стратегий:
1. Превентивные меры
- Правильное питание: соблюдение сбалансированной диеты, богатой фруктами, овощами, цельнозерновыми продуктами и здоровыми жирами (например, омега-3 жирные кислоты из морской рыбы). Избегайте высококалорийной пищи, насыщенных жиров и простых сахаров.
- Регулярные физические упражнения: регулярные упражнения помогают контролировать вес, улучшать инсулиновую чувствительность и снижать уровень жира в печени.
- Контроль веса: снижение веса на 5-10% от исходного может значительно улучшить состояние печени у людей с ЖБП.
- Ограничение употребления алкоголя: уменьшение употребления алкоголя или его полный отказ может предотвратить развитие ЖБП или её прогрессирование.
- Управление сопутствующими заболеваниями: контроль сахарного диабета, гипертонии и гиперлипидемии также важен для предотвращения развития или прогрессирования ЖБП.
2. Лечение
Лечение ЖБП зависит от стадии заболевания и наличия сопутствующих состояний. На данный момент не существует специфических медикаментов для лечения ЖБП. Поэтому основной акцент делается на изменение образа жизни и управление сопутствующими заболеваниями.
- Изменение образа жизни: как уже было упомянуто, это включает в себя снижение веса, улучшение питания и увеличение физической активности.
- Медикаментозное лечение сопутствующих заболеваний: препараты для контроля сахарного диабета, гипертонии и высокого уровня холестерина могут быть назначены для управления этими состояниями, которые влияют на прогрессирование ЖБП.
- Витамин Е: в некоторых случаях для пациентов с неалкогольным стеатогепатитом (НАСГ) может быть рекомендован витамин Е. Он действует как антиоксидант, который помогает уменьшить воспаление в печени.
- Печеночные протекторы и антиоксиданты: некоторые добавки и лекарственные препараты могут быть рекомендованы для поддержки функции печени. Хотя их эффективность может варьироваться и должна обсуждаться с врачом.
Важно регулярно консультироваться с врачом для мониторинга состояния печени. А также корректировки плана лечения в зависимости от динамики заболевания. Раннее выявление и активное управление ЖБП могут помочь предотвратить её прогрессирование и развитие серьезных осложнений.
Лучший способ борьбы с ЖБП — это предотвращение его развития с помощью здорового образа жизни. Строгая диета на начальном этапе и сбалансированное питание в дальнейшем, регулярные физические нагрузки и контроль веса могут значительно снизить риск развития заболевания.
Для тех, кто уже столкнулся с ЖБП, эти же меры помогут управлять состоянием и предотвратить его прогрессирование.
Профилактика
Профилактика жировой болезни печени (ЖБП) ориентирована на управление основными факторами риска. Прежде всего, такими как нездоровый образ жизни, ожирение, метаболический синдром и чрезмерное употребление алкоголя. Вот несколько ключевых стратегий, направленных на предотвращение развития или прогрессирования ЖБП:
- Правильное питание
- Снижение потребления насыщенных жиров и простых сахаров: ограничьте употребление продуктов с высоким содержанием насыщенных жиров (таких как красное мясо, молочные продукты с высоким содержанием жира) и простых сахаров (сладкие напитки, кондитерские изделия).
- Увеличение потребления клетчатки: ешьте больше фруктов, овощей, цельнозерновых продуктов и бобовых, которые способствуют нормализации метаболизма и улучшению здоровья печени.
- Употребление здоровых жиров: включите в свой рацион источники полиненасыщенных и мононенасыщенных жиров, такие как рыба, авокадо, орехи и оливковое масло.

- Регулярные физические упражнения
- Регулярная активность: стремитесь к минимум 150 минутам умеренной аэробной активности или 75 минутам интенсивной активности в неделю. Добавление упражнений на силовую тренировку также может помочь в управлении весом и улучшении здоровья печени.

- Управление весом
- Снижение лишнего веса: если у вас избыточный вес или ожирение, постепенное снижение веса через диету и упражнения может существенно снизить количество жира в печени.

- Ограничение употребления алкоголя
- Умеренное употребление: лучше всего ограничить употребление алкоголя или полностью его исключить. Особенно если у вас уже есть признаки заболевания печени.
- Мониторинг здоровья
- Регулярные медицинские осмотры: регулярное обследование может помочь выявить признаки ЖБП на ранней стадии, когда заболевание легче контролировать.
- Контроль сопутствующих заболеваний: управление сахарным диабетом, гипертонией и гиперлипидемией также важно для профилактики ЖБП.

Профилактика ЖБП требует комплексного подхода, включающего изменения в образе жизни и диете.
Принятие этих мер может не только предотвратить развитие ЖБП, но и улучшить общее состояние здоровья. Кроме того, снизить риск развития других заболеваний, таких как сердечно-сосудистые заболевания и диабет 2 типа.
С вами была Лариса Колосова.